Non siamo solo in una crisi epidemiologica, siamo anche in una crisi epistemologica. Come sappiamo quello che sappiamo? Cosa distingue un’opinione da una credenza giustificata?
Per quasi due anni, il pubblico è stato inondato da una sofisticata campagna di messaggistica che ci esorta a “fidarci della scienza”.
Ma come può uno che non è uno scienziato sapere cosa dice veramente la scienza?
I media tradizionali ci offrono una soluzione facile: “Fidatevi di noi”.
Legioni di siti di fact-checking cosiddetti “indipendenti” che servono ad eliminare qualsiasi pensiero ribelle tengono in riga chiunque mostri un minimo di scetticismo.
“Ricerca” è stato ridefinito per significare sfogliare le citazioni di Wikipedia.
Invece di essere considerate nel merito, le opinioni dissenzienti sono più facilmente liquidate come disinformazione etichettandone la fonte come inaffidabile.
Come facciamo a sapere che queste fonti sono inaffidabili? Lo sono per forza se offrono un’opinione dissenziente!
Questa forma di ragionamento circolare è l’assioma centrale di tutti i sistemi di pensiero dogmatico. Rompere l’incantesimo del pensiero dogmatico non è facile, ma è possibile.
In questo articolo descrivo sei esempi di due pesi e due misure applicati dalle autorità mediche per creare l’illusione che la loro narrazione sulla COVID-19 sia logica e sensata.
Questa illusione è stata usata con effetto devastante per aumentare l’adesione alla campagna di vaccinazione.
Piuttosto che citare pubblicazioni scientifiche o opinioni di esperti che sono in conflitto con la narrazione delle nostre autorità mediche – informazioni che saranno categoricamente respinte perché appaiono su The Defender – dimostrerò invece come, fin dall’inizio, la narrazione ufficiale sia stata incoerente, ipocrita e/o contraddittoria.
1. Le morti COVID sono “presunte”, mentre le morti da vaccino devono essere “provate”
All’8 aprile, VAERS includeva 26.699 segnalazioni di decessi in seguito a vaccinazioni anti COVID.
Di questi decessi, i Centers for Disease Control and Prevention (CDC) ne riconoscono ufficialmente solo nove.
Al fine di stabilire la causalità, il CDC richiede autopsie per escludere ogni possibile eziologia della morte prima che l’agenzia attribuisca la responsabilità al vaccino.
Ma il CDC usa un criterio molto diverso quando si tratta di identificare le persone morte per COVID.
I 986.000 decessi COVID qui riportati dal CDC sono, come indica la nota [1], “Morti con COVID-19 confermata o presunta [enfasi aggiunta] .”
Se uno muore con un test PCR positivo o si presume che sia malato di COVID, il CDC lo conterà come decesso da COVID-19.
Si noti che nella definizione del CDC, una fatalità COVID non significa che la persona è morta per la malattia, ma solo con la malattia.
Perché è necessaria un’autopsia per stabilire una morte da vaccino anti COVID ma non per stabilire una morte da COVID?
Al contrario, perché l’esposizione recente alla SARS-CoV-2 prima di un decesso è sufficiente a stabilire la causalità – mentre l’esposizione recente a un vaccino è considerata una coincidenza?
2. Il CDC usa i dati VAERS per indagare sulla miocardite ma sostiene che i dati VAERS sulle morti da vaccino sono inaffidabili
Il 23 giugno 2021, il Comitato consultivo sulle pratiche di immunizzazione del CDC si è riunito per valutare il rischio di peri/miocardite dopo la vaccinazione anti COVID, soprattutto nei giovani maschi.
Questa era la diapositiva chiave di questa presentazione:
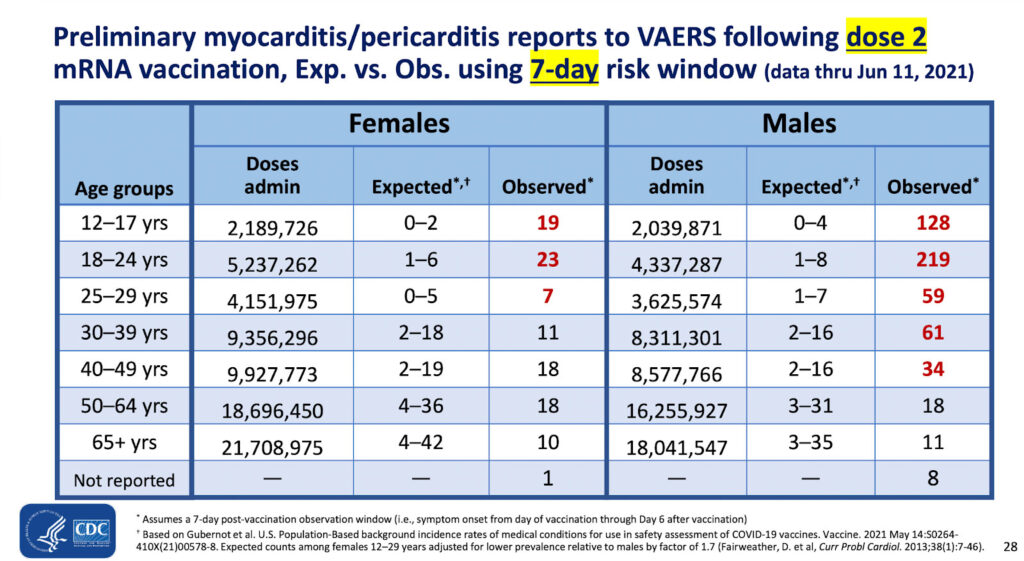
Il rischio osservato di miocardite è 219 su circa 4,3 milioni di seconde dosi di vaccino anti COVID nei maschi dai 18 ai 24 anni.
Il CDC è d’accordo con l’uso dei dati VAERS per valutare il rischio di miocardite dopo la vaccinazione – eppure l’agenzia rifiuta tutte le 26.699 segnalazioni di decessi in seguito alla vaccinazione, tranne nove.
Perché il CDC si fida dei dati sulla peri/miocardite nel VAERS ma non dei dati sulle morti?
Una ragione può essere perché l’insorgenza dei sintomi della miocardite è strettamente legata al momento della vaccinazione.
In altre parole, poiché questa condizione segue da vicino l’inoculazione, i due eventi sono altamente correlati e suggestivi della causalità.
Per esempio, ecco un’altra diapositiva della stessa presentazione:
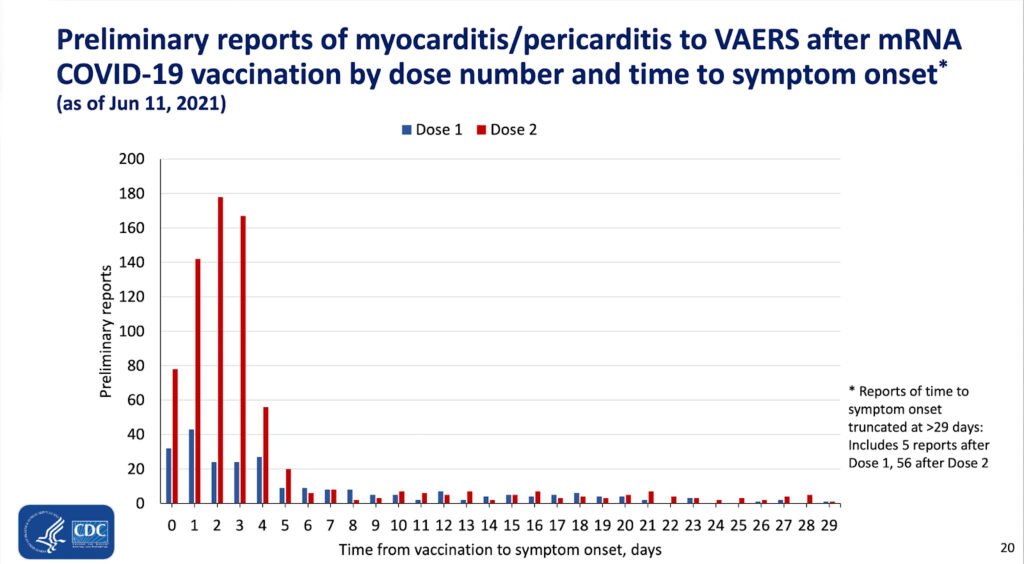
La maggior parte dei casi di peri/miocardite indotta dal vaccino ha presentato sintomi entro i primi giorni dopo l’iniezione. Come spiegato sopra, questo è altamente suggestivo di un effetto causale del vaccino.
Un recente studio su The Lancet ha incluso un grafico simile, preso direttamente dal VAERS, sulle morti dopo la vaccinazione:
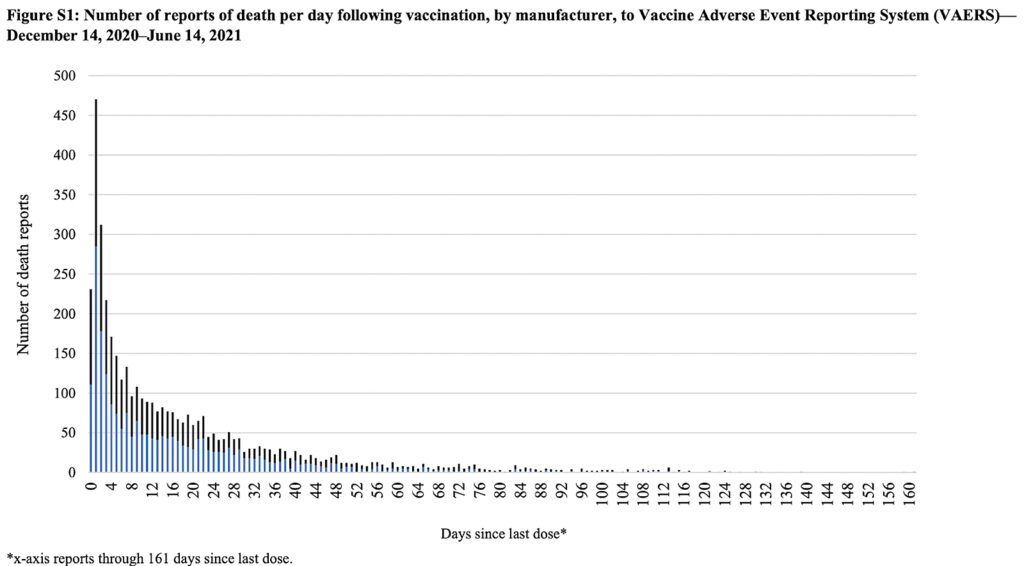
Ancora una volta, l’evento (la morte) segue da vicino la vaccinazione nella maggior parte dei casi.
Per quanto riguarda i due grafici di cui sopra, dobbiamo riconoscere che la relazione temporale tra l’iniezione e l’evento avverso è suggestiva di causalità, ma non è una prova.
Tuttavia, è anche importante notare che se la vaccinazione ha causato le morti, le cose sarebbero proprio come appaiono.
Dovrebbe essere chiaro che il CDC non ha alcuna giustificazione per respingere le morti VAERS se l’agenzia è disposta ad accettare le segnalazioni di mio/pericardite dallo stesso sistema di segnalazione.
3. Il CDC spinge il “rischio relativo” per determinare l’efficacia del vaccino, ma usa il “rischio assoluto” per minimizzare il rischio di eventi avversi
Nello studio di fase 3 della Pfizer, un numero nove volte maggiore di destinatari del placebo ha sviluppato la COVID in forma grave rispetto ai soggetti vaccinati durante il breve periodo di osservazione. Ciò costituisce una riduzione del rischio relativo del 90%.
Questo sembrava un risultato incoraggiante ed è stato usato come un importante punto di discussione per spingere il pubblico ad accettare questa terapia sperimentale nonostante l’assenza di dati a lungo termine.
Tuttavia, il rischio di un partecipante allo studio di contrarre la COVID in forma grave (Tabella S5) era di 1 su 21.314 (0,0047%) se era vaccinato.
Per chi aveva ricevuto il placebo, il rischio era ancora solo 9 su 21.259 (0,0423%).
Il vaccino ha ridotto il rischio assoluto di contrarre la malattia grave dello 0,038%.
I media mainstream e il CDC non hanno mai menzionato la minuscola riduzione del rischio assoluto di contrarre la COVID grave facendosi vaccinare.
Inoltre, considerando che nello studio lo 0,6% dei destinatari del vaccino hanno sofferto di un grave danno da vaccino (un danno che si traduce in morte, intervento medico o chirurgico, ricovero in ospedale o una minaccia imminente alla vita), ne risulteranno circa 16 eventi avversi gravi per ogni caso grave di COVID prevenuto dalla vaccinazione.
Tuttavia, quando si tratta del rischio di miocardite/pericardite, il CDC afferma: “La miocardite e la pericardite sono state riportate, sebbene raramente, soprattutto in adolescenti e giovani adulti maschi entro diversi giorni dopo la vaccinazione anti COVID-19”.
Il CDC afferma inoltre: “Mentre il rischio assoluto rimane piccolo, il rischio di miocardite è più alto per i maschi di età compresa tra 12 e 39 anni…”
In altre parole, il rischio di eventi avversi viene considerato in termini assoluti, non relativi.
La diapositiva della presentazione del CDC qui sopra (tabella 1) indica che il rischio relativo di contrarre la miopericardite nei maschi dai 18 ai 24 anni è da 27 a più di 200 volte superiore a quello previsto nei giovani uomini (non vaccinati) di quell’età.
Quando si tratta di placare la paura del pubblico per la miocardite indotta dal vaccino, il CDC trova utile citare il rischio assoluto – tuttavia quando promuove l’efficacia del vaccino, il CDC sottolinea il rischio relativo.
Questo modo di applicare due pesi e due misure è stato impiegato magistralmente senza dar troppo nell’occhio per ridurre l’esitazione vaccinale e incoraggiare l’obbedienza.
4. La FDA richiede studi di controllo randomizzati per i farmaci di trattamento precoce – ma non per i richiami
Il CDC riferisce che all’8 aprile, 98,3 milioni di americani avevano ricevuto un richiamo anti COVID.
Il 29 marzo, la Food and Drug Administration (FDA) degli Stati Uniti ha autorizzato un secondo richiamo per gli immunocompromessi e gli adulti oltre i 50 anni.
Queste autorizzazioni non sono state fatte a seguito di prove solide che i richiami sono efficaci, ma piuttosto per rimediare al fatto che la serie di vaccini primari ha ampiamente dimostrato di avere un’efficacia che cala in pochi mesi.
Come riportato da The Defender, il dottor Peter Marks, direttore della divisione vaccini della FDA, il Centro per la valutazione e la ricerca dei biofarmaci (Center for Biologics Evaluation and Research), ha ammesso che la quarta dose di richiamo approvata la scorsa settimana era una “misura tappabuchi” – in altre parole, una misura temporanea da attuare finché non si trova una soluzione adeguata in futuro.
Nonostante la mancanza di prove solide, la FDA continua a raccomandare e autorizzare le dosi di richiamo.
Eppure, quando si tratta di opzioni di cure precoci, per i farmaci – compresi quelli che l’agenzia ha già autorizzato e approvato per altri usi – l’agenzia applica uno standard diverso.
In questa intervista alla CNN dell’agosto 2021, il dottor Anthony Fauci, capo dell’Istituto Nazionale per Allergie e Malattie Infettive, avverte la gente di non prendere l’ivermectina per la COVID perché “non ci sono prove cliniche che funzioni”.
Per quanto riguarda l’idrossiclorochina, Fauci ha detto: “Sappiamo che tutti gli studi validi – e per studio valido, intendo uno studio con controllo randomizzato in cui i dati sono solidi e credibili – hanno dimostrato che l’idrossiclorochina non è efficace nel trattamento della Covid-19”, come riportato dalla BBC il 29 luglio 2020.
Dove sono, allora, gli studi di controllo randomizzati, i cui dati sono solidi e credibili, che mostrano che i richiami sono efficaci nel prevenire la COVID?
Non ce ne sono. Non ne è stato fatto nessuno.
Ad oggi, la FDA rifiuta ancora di autorizzare l’uso di ivermectina e idrossiclorochina per trattare la COVID nonostante ci siano centinaia di studi che dimostrano benefici significativi (ivermectina, idrossiclorochina) nella prevenzione e nel trattamento precoce e tardivo.
L’uso di due pesi e due misure qui è lampante. Non ci sono studi di controllo randomizzati che dimostrino che i richiami sono efficaci nella prevenzione della COVID.
Ciononostante, queste terapie sperimentali hanno la benedizione della FDA, mentre medicine economiche, altamente efficaci, sicure e provate sono ignorate nonostante l’enorme evidenza che ne supporta l’uso.
5. La FDA usa l’immunobridging per giustificare le iniezioni Pfizer per i bambini piccoli, ma rifiuta di riconoscere la presenza di anticorpi come indicazione della protezione immunitaria da COVID
L’immunobridging è un metodo per dedurre l’efficacia di un vaccino nel prevenire la malattia valutando la sua capacità di suscitare una risposta immunitaria attraverso la misurazione di marcatori biochimici, in genere i livelli di anticorpi.
La FDA afferma che la presenza di anticorpi SARS-COV-2 non è necessariamente indicativa della protezione immunitaria dalla COVID.
Inoltre, il Comitato consultivo sui vaccini e sui prodotti biofarmacologici correlati della FDA ha raggiunto un consenso la scorsa settimana sul fatto che i livelli di anticorpi non possono essere usati come correlazione per l’efficacia del vaccino.
La loro decisione è coerente con il riassunto esecutivo del CDC di un rapporto scientifico rilasciato il 29 ottobre 2021:
“I dati sono attualmente insufficienti per determinare una soglia di titolo anticorpale che indichi quando un individuo è protetto dall’infezione”.
Ciononostante, la FDA ha usato l’immunobridging come mezzo per giustificare l’autorizzazione del vaccino Pfizer per i bambini dai 5 agli 11 anni, come spiegato in The Defender qui e qui.
Poiché non ci sono stati decessi o casi gravi di COVID nello studio pediatrico, la FDA ha scelto di rifiutare la sua stessa posizione (e quella del suo comitato consultivo) riguardo ai titoli anticorpali come correlazione per l’efficacia del vaccino.
6. Per le lesioni da vaccino si deve dimostrare la causalità, mentre per dimostrare l’efficacia del vaccino basta la correlazione
Quando si tratta di lesioni da vaccino si ricorda spesso al pubblico che la correlazione non è uguale alla causalità.
In altre parole, solo perché una lesione è stata preceduta dall’inoculazione non significa che il vaccino abbia causato la lesione.
Ma cosa costituisce la causalità in medicina? Un meccanismo d’azione deve essere identificato e gli studi patologici devono confermare questo meccanismo eliminando altri potenziali fattori causali. La causalità può essere provata solo caso per caso.
Dimostrare la causalità richiede un enorme onere della prova in medicina.
Per esempio, il fumo causa il cancro ai polmoni? La risposta è sì, è possibile. Questo non significa che lo farà di sicuro.
Tuttavia, quando si tratta del beneficio di un intervento medico, come un vaccino, non è necessario stabilire la causalità. La correlazione è sufficiente.
Nelle sperimentazioni dei vaccini anti COVID, meno persone vaccinate hanno contratto la COVID rispetto a quelle non vaccinate. Eppure ci sono state persone che hanno ricevuto il vaccino che hanno contratto la malattia comunque.
Per essere giusti, questo è il modo in cui vengono valutati tutti i nuovi interventi medici. Il beneficio non deve essere causato dal vaccino in senso stretto, deve solo esserci una correlazione tra la vaccinazione e un relativo effetto protettivo.
Più spesso questo accade, più possiamo essere sicuri che il risultato non è stato una semplice coincidenza.
Allo stesso modo, quando si tratta di valutare il danno di un intervento medico, il risultato più sensato da considerare è la mortalità. Dopo tutto, che senso avrebbe introdurre un vaccino che previene alcune morti ma ne causa altre?
Tuttavia, questo è, di fatto, ciò che abbiamo fatto con il prodotto della Pfizer. I risultati ad interim dello studio di fase 3 hanno dimostrato che la mortalità per tutte le cause nella coorte vaccinata era più alta che in quella del placebo.
Questo problema lampante viene accantonato perché ci sono stati due morti per COVID nel braccio placebo contro uno solo nella coorte vaccinata, permettendo al produttore del vaccino di rivendicare un’efficacia del 50% nel prevenire questo risultato.
Tuttavia, se attribuiamo un beneficio protettivo al vaccino nel prevenire questa unica fatalità, dobbiamo anche concludere che il vaccino era responsabile dei decessi in più quando si considera la mortalità per tutte le cause.
Fare altrimenti sarebbe applicare ancora una volta due pesi e due misure.
Come la pandemia sarebbe potuta andare diversamente
Per riassumere quanto sia stata devastante l’applicazione di standard diversi nell’elaborazione della narrazione per cui il vaccino sarebbe “sicuro ed efficace”, guardiamo come sarebbe diversa la situazione se avessimo adottato lo standard opposto:
- Ci sarebbe stato un numero estremamente basso di morti per COVID. Pochissime autopsie, forse nessuna, hanno confermato definitivamente che una fatalità è stata causata dalla SARS-CoV-2. Se la conferma tramite autopsia fosse il criterio, ne risulterebbero essenzialmente zero morti per COVID durante la pandemia.
D’altra parte, se presumiamo che le morti registrate nel VAERS siano in realtà morti indotte dal vaccino – in modo simile a come il CDC ha presunto molte morti da COVID – possiamo affermare che ci sono stati più di 26.000 morti da vaccino. - Usando la riduzione del rischio assoluto come misura dell’efficacia, i vaccini sarebbero stati ampiamente respinti come inefficaci, fornendo solo una riduzione del rischio dello 0,038% di contrarre la COVID grave.
- L’ivermectina e l’idrossiclorochina sarebbero state facilmente disponibili per le persone malate di COVID. E per coloro che hanno fatto il vaccino ma si sono comunque ammalate di COVID, questi farmaci sarebbero stati una grande alternativa ai richiami, che non sarebbero stati approvati a causa della mancanza di un singolo studio di controllo randomizzato che ne dimostri l’efficacia.
- Nessun bambino tra i 5 e gli 11 anni avrebbe ricevuto questo vaccino rischioso e sperimentale perché non sarebbe stato autorizzato per questo gruppo di età – perché gli studi pediatrici della Pfizer non hanno dimostrato alcun risultato significativo nei bambini dai 5 agli 11 anni.
- Il vaccino Pfizer non sarebbe più in uso perché i dati provvisori hanno dimostrato che la mortalità per tutte le cause è più alta nei vaccinati.







